Therapeutische Akzente im fortgeschrittenen Setting
Autorin:
Prof. Dr. med. Isabell Witzel
Klinik für Gynäkologie, Universitätsspital Zürich
E-Mail: isabell.witzel@usz.ch
In der Behandlung des HER2-positiven metastasierten Mammakarzinoms haben innovative Kombinationsschemata Effektivität gezeigt, wie am ASCO-Kongress 2024 vorgestellte Analysen demonstrieren. Auch zur tripelnegativen Erkrankung, die eine ungünstige Prognose aufweist, konnten relevante Daten gewonnen werden.
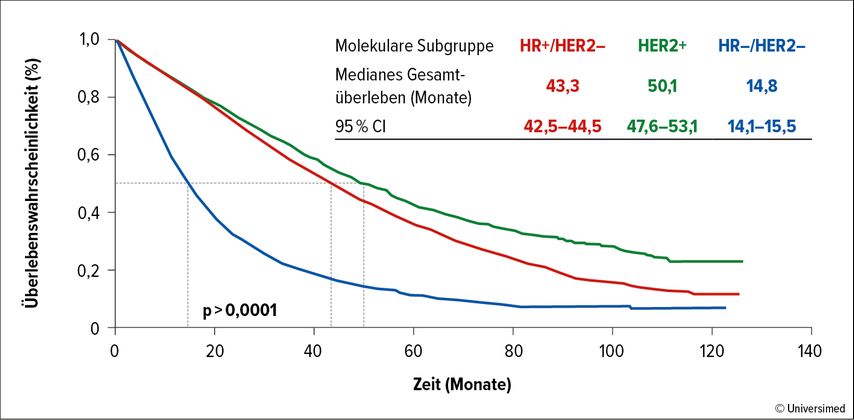
Im Zusammenhang mit dem metastasierten Mammakarzinom zeigte eine französische Analyse, dass die Prognose bei HER2-positiven Patient:innen am günstigsten ist, während die tripelnegative Gruppe am schlechtesten abschneidet (Abb. 1).1 Die Vielfalt der bei HER2-positiver Erkrankung verfügbaren Therapien hat diesen Vorteil im Gesamtüberleben ermöglicht.
Abb. 1: Überlebenswahrscheinlichkeit bei metastasiertem Mammakarzinom in Abhängigkeit vom molekularen Subtyp (modifiziert nach Deluche E et al.)1
Mit Trastuzumab und Pertuzumab stehen zwei HER2-spezifische monoklonale Antikörper zur Verfügung, mit Lapatinib, Tucatinib und Neratinib drei Tyrosinkinase-Inhibitoren. In die Gruppe der HER2-gerichteten Antikörper-Wirkstoff-Konjugate fallen T-DM1 sowie Trastuzumab Deruxtecan. Die Leitlinien der Arbeitsgemeinschaft Gynäkologische Onkologie und der Deutschen Krebsgesellschaft weisen die Kombination aus einem Taxan (Docetaxel, Paclitaxel oder Nab-Paclitaxel) und der dualen HER2-Inhibition mittels Trastuzumab und Pertuzumab als Standard-Erstlinienstrategie beim metastasierten HER2-positiven Mammakarzinom aus.2
Nichtunterlegenheit von Eribulin
Die japanische Phase-III-Studie EMERALD (JBCRG-M06) prüfte den Einsatz von Eribulin im Vergleich zu einem Taxan (Docetaxel oder Paclitaxel) jeweils zusätzlich zu Trastuzumab/Pertuzumab als Erstlinientherapie des HER2-positiven lokal fortgeschrittenen oder metastasierten Mammakarzinoms. Das Ziel der Studie bestand im Nachweis der Nichtunterlegenheit des Eribulin-basierten Regimes. Eine (neo-)adjuvante Therapie musste mindestens sechs Monate vor der Rekrutierung abgeschlossen worden sein.
Das progressionsfreie Überleben (PFS), das als primärer Endpunkt definiert war, unterschied sich zwischen den beiden Schemen nicht.3 Als medianes progressionsfreies Überleben (PFS) wurden im Prüfarm 14,0 Monate und im Kontrollarm 12,9 Monate ermittelt (HR: 0,95; p=0,6817). Keine der evaluierten Subgruppen profitierte in speziellem Ausmass von Eribulin. Auch im Hinblick auf das Gesamtüberleben resultierte kein Unterschied (HR: 1,09), ebenso bezüglich der Gesamtansprechrate (76,8% vs. 75,2%). Beide Studienarme erreichten beim klinischem Benefit Raten von fast 90%.
Das Nebenwirkungsprofil der Eribulin-Kombination dominierten Neutropenie und sensorische Neuropathie, jenes der Taxankombination Hauterscheinungen, Diarrhö und sensorische Neuropathie. Der Conclusio der Autor:innen zufolge stellt Eribulin in der Erstlinie eine Alternative zur Taxantherapie zusätzlich zu Trastuzumab/Pertuzumab dar.
Endokrine Therapie plusHER2-gezielte Therapie
Wenn im metastasierten HER2-positiven Setting keine Chemotherapie möglich oder gewünscht ist, kommt bei Hormonrezeptor(HR)-Positivität eine Kombination der HER2-gerichteten Strategie mit einer endokrinen Therapie (ET) infrage.2
Bereits die PERTAIN-Studie konnte nachweisen, dass sich auch ohne Chemotherapie ein langes PFS erreichen lässt; unter Trastuzumab/Pertuzumab plus Aromatase-Inhibition betrug das mediane PFS fast 22 Monate.4 Ebenso belegte die monarcHER-Studie die Wirksamkeit der Kombination aus dem CDK4/6-Inhibitor Abemaciclib plus Fulvestrant mit Trastuzumab nach mindestens zwei Vortherapien im metastasierten Setting (medianes PFS: 8,3 Monate).5
Im Rahmen der PATRICIA-Studie wurde die Kombination aus dem CDK4/6-Inhibitor Palbociclib mit Trastuzumab und einer ET evaluiert; der Vergleich erfolgte mit einer Therapie nach Wahl der Ärzt:innen.6 Die Patient:innen wiesen ein HR-positives/HER2-positives fortgeschrittenes Mammakarzinom des Subtyps Luminal A oder B laut PAM50-Signatur auf. In der fortgeschrittenen Situation war bereits zumindest eine Therapielinie verabreicht worden. Wie die Betrachtung der Baseline-Charakteristika zeigt, bestand eine Imbalance in Bezug auf den Anteil der Patient:innen mit metastasierter Erkrankung zum Zeitpunkt der Erstdiagnose (42,1% im Prüfarm vs. 28,6% im Kontrollarm), die auf die Therapie unter Umständen besser ansprechen.
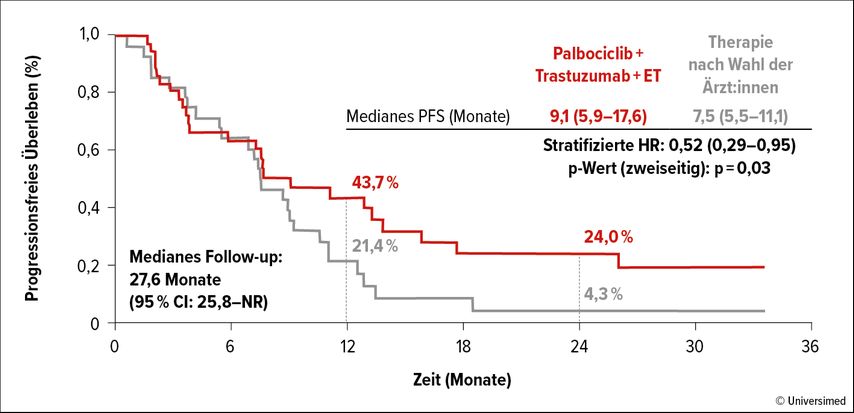
Als primärer Endpunkt galt das PFS laut Untersuchenden. Diesbezüglich konnte unter dem Palbociclib-basierten Regime ein signifikanter Vorteil erreicht werden (medianes PFS: 9,1 vs. 7,5 Monate; HR: 0,52; p=0,03; Abb. 2). Die verwendeten Therapien zeigten ein ähnliches Nebenwirkungsprofil. Palbociclib in Kombination mit Trastuzumab und einem Aromatase-Inhibitor kommt gemäss dem gültigen Algorithmus ab der Zweitlinie infrage.2
Abb. 2: PATRICIA-Studie: progressionsfreies Überleben unter Palbociclib plus Trastuzumab und ET vs. Therapie nach Wahl der Ärzt:innen (modifiziert nach Ciruelos E et al.)6
Olaparib bei BRCA-oder PALB2-Mutationen
Beim metastasierten tripelnegativen Mammakarzinom orientiert sich die Therapiewahl einerseits am PD-L1-Status und andererseits am Ergebnis der BRCA1/2-Testung. Liegt eine BRCA1- oder BRCA2-Mutation vor, ist zu verschiedenen Zeitpunkten die Verordnung von PARP-Inhibitoren möglich.2 Die Guidelines legen den Einsatz von Olaparib bei somatischen BRCA1/2-Mutationen und PALB2-Keimbahnmutationen nahe. Dabei handelt es sich um keine starke Empfehlung. Dies könnte sich angesichts der Daten aus den Expansionskohorten der Phase-II-Studie TBCRC 048 nun ändern.
Olaparib als Monotherapie wurde in der Expansionsphase der Studie bei Patient:innen mit metastasiertem Mammakarzinom jeglichen Subtyps und PALB2-Keimbahnmutationen oder somatischen BRCA1/2-Mutationen evaluiert.7 Beide Kohorten enthielten 13% Patient:innen mit tripelnegativer Erkrankung. Vor der Rekrutierung waren im metastasierten Setting mindestens zwei Chemotherapien verabreicht worden.
In der Gruppe mit PALB2-Mutation sprachen 75% der Patient:innen auf die Therapie an und das mediane PFS belief sich auf 9,6 Monate. Bei Vorliegen von BRCA1/2-Mutationen wurde ein medianes PFS von 7,2 Monaten erreicht; das Ansprechen hielt 12,4 Monate an. Wie diese Daten nahelegen, stellt die Olaparib-Monotherapie bei Patient:innen mit tripelnegativem Mammakarzinom und PALB2-Keimbahnmutation oder somatischer BRCA1/2-Mutation eine Option dar.
Literatur:
1 Deluche E et al.: Contemporary outcomes of metastatic breast cancer among 22,000 women from the multicentre ESME cohort 2008-2016. Eur J Cancer 2020; 129: 60-70 2AGO e.V.: Diagnosis and treatment of patients with early and advanced breast cancer. Online unter https://www.ago-online.de/fileadmin/ago-online/downloads/_leitlinien/kommission_mamma/2023/englisch/Einzeldateien/AGO_2023E_15_Breast_Cancer_Specific_Situations.pdf 3 Yamashita T et al.: Trastuzumab and pertuzumab in combination with eribulin mesylate or a taxane as first-line chemotherapeutic treatment for HER2-positive, locally advanced or metastatic breast cancer: results of a multicenter, randomized, non-inferiority phase 3 trial in Japan (JBCRG-M06/EMERALD). J Clin Oncol 2024; 42(Suppl. 16): Abstr. #1007 4 Rimawi M et al.: First-line trastuzumab plus an aromatase inhibitor, with or without pertuzumab, in human epidermal growth factor receptor 2-positive and hormone receptor-positive metastatic or locally advanced breast cancer (PERTAIN): a randomized, open-label phase II trial. J Clin Oncol 2018; 36(28): 2826-35 5 Tolaney SM et al.: Abemaciclib plus trastuzumab with or without fulvestrant versus trastuzumab plus standard-of-care chemotherapy in women with hormone receptor-positive, HER2-positive advanced breast cancer (monarcHER): a randomised, open-label, phase 2 trial. Lancet Oncol 2020; 21(6): 763-75 6 Ciruelos E et al.: Primary results from PATRICIA Cohort C (SOLTI-1303), a randomized phase II study evaluating palbociclib with trastuzumab and endocrine therapy in pretreated HER2-positive and PAM50 luminal advanced breast cancer. Clin Oncol 2024; 42(Suppl. 16): Abstr. #1008 7 Tung NM et al.: TBCRC 048 (olaparib expanded) expansion cohorts: phase II study of olaparib monotherapy in metastatic breast cancer patients with germline mutations in PALB2 or somatic mutations in BRCA1 or BRCA2. J Clin Oncol 2024; 42(Suppl. 16): Abstr. #1021
Das könnte Sie auch interessieren:
Erhaltungstherapie mit Atezolizumab nach adjuvanter Chemotherapie
Die zusätzliche adjuvante Gabe von Atezolizumab nach kompletter Resektion und adjuvanter Chemotherapie führte in der IMpower010-Studie zu einem signifikant verlängerten krankheitsfreien ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...