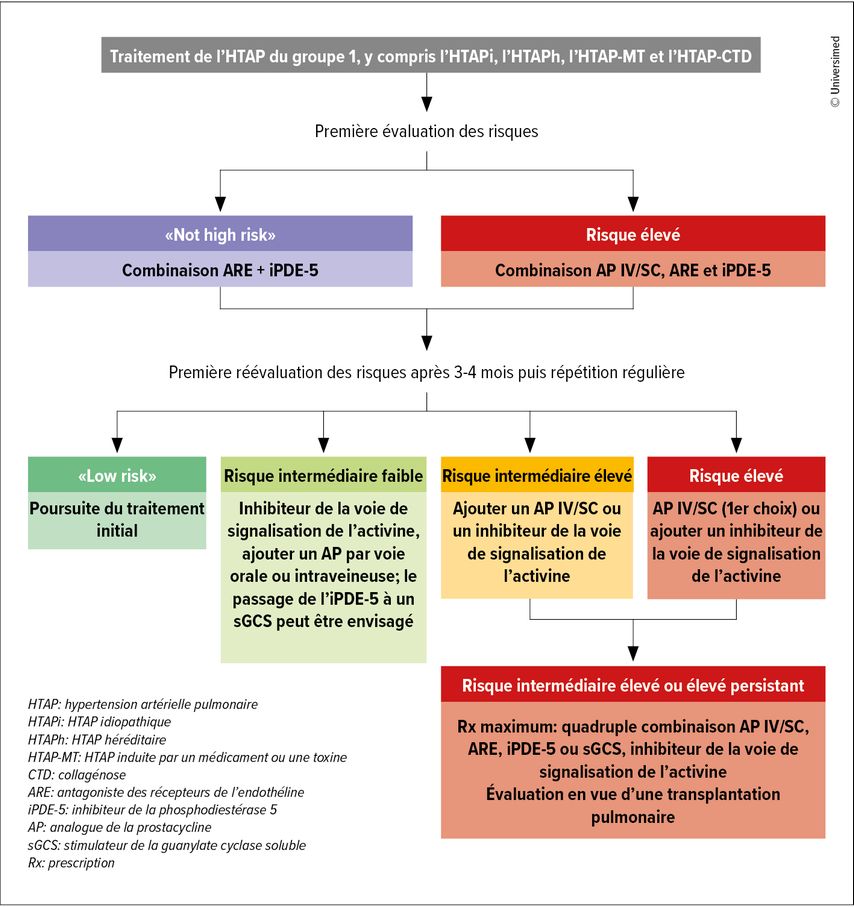
Évolution de l’algorithme de traitement de l’HTAP
Compte-rendu:
Reno Barth
Journaliste médical
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Le 7th World Symposium on Pulmonary Hypertension (WSPH7) s’est tenu en juin 2024 à Barcelone. Un nouvel algorithme de traitement qui diffère sur certains points des recommandations de l’ERS de 2022 a été défini et présenté lors du congrès de l’ERS de cette année. L’évaluation initiale des risques est simplifiée, la recommandation de la monothérapie est supprimée pour presque tous les groupes de patients. Le sotatercept, un inhibiteur de l’activine récemment autorisé, est également recommandé.
Les algorithmes de prise en charge de l’hypertension artérielle pulmonaire (HTAP) existent depuis plus de 20 ans. Selon professeur Olivier Sitbon, de l’Hôpital Bicêtre au Kremlin-Bicêtre, France, l’approche dans cette maladie a fondamentalement changé depuis cette époque, principalement en raison du développement et de l’autorisation de médicaments efficaces. La recommandation d’un test de vasoréactivité dans le cadre du cathétérisme cardiaque droit est une constante depuis 2003. Un test positif est un excellent signal pronostique, car il signifie que les personnes concernées ont de bonnes chances de rester stables pendant de nombreuses années sous traitement par inhibiteur calcique en monothérapie. Malheureusement, ce n’est le cas que pour environ 10% des patients atteints d’HTAP, qui ont toutefois un excellent pronostic avec une survie à 5 ans de 87%. Environ la moitié de ce groupe reste des répondeurs à long terme.1
Pour tous les patients atteints d’HTAP qui ne répondent pas aux inhibiteurs calciques, il existe désormais de nombreuses substances qui agissent chacune sur l’une des quatre voies de signalisation impliquées dans la physiopathologie de la maladie – à savoir la voie de l’oxyde nitrique (NO), la voie de l’endothéline ou la voie de la prostacycline, ainsi que la voie du TGFβ, récemment ajoutée. Dans ce contexte, on recommande en principe dès le départ une bithérapie avec des substances ayant un principe d’action différent. Les lignes directrices de l’ERS de 2022 excluent toutefois explicitement les patients présentant des comorbidités. Ceux-ci devraient recevoir en monothérapie un traitement par inhibiteur de la PDE-5 (iPDE-5) ou par antagoniste des récepteurs de l’endothéline (ARE).2
Traitement combiné recommandé malgré les comorbidités
La recommandation de traitement en monothérapie devrait être désormais dépassée. En effet, dans les recommandations du 7th World Symposium on Pulmonary Hypertension (WSPH7) publiées récemment, la répartition en fonction des comorbidités est supprimée et la distinction n’étant plus effectuée maintenant qu’entre les patients atteints d’HTAP à risque élevé et ceux non à risque élevé après le diagnostic (Fig. 1). Selon O. Sitbon, il est évident que les comorbidités doivent être prises en compte, mais il ne faut pas priver les patients des traitements les plus efficaces à cause d’elles.3
Fig. 1: Algorithme de traitement du WSPH7: on ne fait plus de distinction entre les patients avec et sans comorbidités (modifiée d’après Chin KM et al. 2024)3
De manière générale, la stratification des patients en groupes à risque, introduite en 2015, a constitué une étape importante dans l’élaboration des algorithmes de prise en charge de l’HTAP. Auparavant, les recommandations étaient basées sur les classes fonctionnelles de la NYHA – «une mesure très subjective», selon O. Sitbon. Après le WSPH7, une bithérapie par iPDE-5 et ARE est désormais recommandée pour tous les patients du groupe non à risque élevé. En revanche, chez les patients à risque élevé, une trithérapie comprenant une prostacycline parentérale en plus du iPDE-5 et de l’ARE est indiquée d’emblée. Bien que cette recommandation ne soit basée que sur des données de registre, il est évident en clinique que la réponse aux trithérapies est supérieurs en présence de risque élevé, a expliqué O. Sitbon. L’algorithme a ainsi été simplifié, car les lignes directrices de l’ERS de 2022 faisaient encore la distinction entre les patients à faible risque, à risque intermédiaire et à risque élevé, même en ce qui concerne le traitement initial. Cette simplification a pu être effectuée, car les bithérapies orales se sont avérées être le traitement de choix dans une large population de patients, tandis que les monothérapies sont largement considérées comme obsolètes. O. Sitbon fait remarquer que des patients qui auraient été classés auparavant comme appartenant au groupe à risque intermédiaire peuvent tout à fait être placés dans le groupe à risque élevé selon le nouvel algorithme, par exemple en présence de marqueurs hémodynamiques défavorables.4
Absence de changement: l’objectif thérapeutique correspond à un faible risque
Pour le suivi, les quatre niveaux de risque des lignes directrices de l’ERS sont toujours recommandés. Cela signifie qu’entre le faible risque et le risque élevé, on trouve encore un risque intermédiaire faible et un risque intermédiaire élevé. Il n’y a pas de changement en ce qui concerne les objectifs. Tant dans les lignes directrices de l’ERS que dans l’algorithme du WSPH7, l’objectif thérapeutique est un faible risque. Ce statut de faible risque est défini par la classe fonctionnelle de l’OMS, la distance de marche de 6 minutes («6-min walking distance»; 6MWD) et les valeurs de BNP ou de NT-proBNP comme mesure de l’état du myocarde.
Une classe fonctionnelle 1 ou 2, un NT-proBNP normal et un 6MWD d’au moins 440 mètres doivent être atteints. L’évaluation doit avoir lieu trois à quatre mois après le début du traitement et être répétée régulièrement par la suite. L’échocardiographie ou l’IRM peuvent fournir des informations importantes, mais leur importance dans le cadre du suivi n’est pas bien définie, selon O. Sitbon. La poursuite du traitement sans modification n’est recommandée qu’en cas de statut à faible risque. Dans tous les autres cas de figure, le traitement doit être intensifié. Cela peut signifier, en cas de risque intermédiaire faible, que l’iPDE-5 est remplacé par un stimulateur de la guanylate cyclase soluble (sGC). De même, le passage à une trithérapie est possible en ajoutant un traitement par voie orale ou en inhalation agissant sur la voie de signalisation de la prostacycline. Le sélexipag, le tréprostinil par voie orale ou le tréprostinil par inhalation peuvent être envisagés. Le risque intermédiaire élevé doit être traité comme le risque élevé, à savoir par une trithérapie incluant une prostacycline parentérale.
Le sotatercept, un inhibiteur de l’activine, prévient le remodelage cardiaque
Pour tous les groupes de risque en dehors du groupe à faible risque, on dispose désormais du sotatercept, un inhibiteur de l’activine, qui intervient dans la physiopathologie de l’HTAP via la voie de signalisation du TGFβ, jusqu’ici inutilisée, et qui devrait rétablir l’équilibre entre les processus prolifératifs et antiprolifératifs. Dans l’étude de phase III STELLAR, le sotatercept a entraîné une amélioration significative de la 6MWD par rapport au placebo, dans le contexte d’un traitement conforme aux lignes directrices, et a été bien toléré. En effet, la 6MWD sous sotatercept s’est améliorée d’environ 40 mètres non seulement par rapport au placebo (+ traitement conforme aux lignes directrices), mais aussi par rapport à la valeur initiale. Presque tous les critères d’évaluation secondaires (sauf l’impact cognitif et émotionnel dans le PAH-SYMPACT) ont également été atteints.5
Enfin et surtout, on peut espérer que le sotatercept influence le remodelage cardiaque et vasculaire dans le cadre de l’HTAP. Ainsi, des analyses des données de l’étude STELLAR ont montré des effets favorables sur la fonction du ventricule droit et la postcharge ventriculaire. La dilatation du ventricule droit a diminué de manière significative. De plus, une réduction significative et stable de la pression artérielle pulmonaire (mPAP) de −13,9mmHg a été démontrée. En outre, la résistance vasculaire pulmonaire a diminué de manière significative, tout comme la pression moyenne dans le ventricule droit et, par conséquent, la dilatation du ventricule droit et la régurgitation à travers la valve tricuspide. Le NT-proBNP a été réduit de manière significative et le rapport TAPSE («tricuspid annular plane systolic excursion»)/pression artérielle pulmonaire a été amélioré.6
Malgré ces progrès thérapeutiques, une transplantation pulmonaire continuera d’être nécessaire dans certains cas d’HTAP dans un avenir proche. O. Sitbon a souligné qu’il fallait en tenir compte dans le cas des patients à risque élevé et à risque intermédiaire élevé et qu’il fallait également planifier à temps cette éventualité. Si le patient continue d’être à risque élevé ou à risque intermédiaire élevé malgré un traitement médicamenteux maximal, l’évaluation en vue d’une transplantation est absolument indiquée.
Source:
Congrès de l’ERS, 7 au 9 septembre 2024, Vienne
Littérature:
1 Gerhardt F et al.: Circulation 2024; 149: 1549-64 2 Humbert M et al.: Eur Respir J 2023; 61: 2200879 3 Chin KM et al.: Eur Respir J 2024; 2401325. Online ahead of print 4 Boucly A et al.: Am J Respir Crit Care Med 2021; 204: 842-54 5 Hoeper MM et al.: N Engl J Med 2023; 388: 1478-90 6 Souza R et al.: Eur Respir J 2023; 62: 2301107
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...