Le diagnostic et le traitement de la SEP en plein essor
Compte-rendu:
Dr méd. vét. Alexander Kretzschmar
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Avec près de 9600 participant·es, le congrès annuel ECTRIMS 2025 à Barcelone a enregistré un nouveau record de fréquentation. La grande diversité des thématiques abordées a nécessité une planification rigoureuse du congrès, heureusement complétée par la possibilité de participer en ligne à la demande. Les premières expériences issues de la révision des critères de McDonald, ainsi que la gestion du «kit diagnostique» élargi, ont suscité un vif intérêt. Les perspectives et les espoirs liés à de nouvelles approches thérapeutiques, telles que l’immunothérapie personnalisée par cellules CAR-T, se sont également révélées particulièrement prometteurs.
La révision des critères de McDonald 2017 pour le diagnostic de la sclérose en plaques (SEP), présentée en 2024, vise principalement à permettre un diagnostic plus précoce. «Cette évolution reflète le changement du concept de la SEP depuis 2017: un passage d’une approche purement clinique à une stratégie diagnostique et thérapeutique davantage orientée vers les biomarqueurs», a résumé le Prof. méd. Xavier Montalban (Barcelone).1
Depuis la présentation des nouveaux critères de McDonald lors du congrès ECTRIMS 2024, plusieurs groupes de travail ont entrepris une évaluation scientifique de leur application; les premières publications sont désormais disponibles. Lors de la réunion annuelle ECTRIMS 2025, les expériences menées dans plusieurs pays ont été présentées dès la première session scientifique et discutées de manière approfondie.
La dissémination dans le temps ne constitue plus un critère, pas plus que la démonstration des symptômes «typiques» de la SEP. Parallèlement, le concept de dissémination spatiale a été étendu au nerf optique, désormais reconnu comme cinquième région topographique. Avec l’élargissement des possibilités de diagnostic paraclinique – notamment grâce à la tomographie en cohérence optique (OCT), à la détection du signe de la veine centrale (CVS) et/ou de lésions avec anneau paramagnétique (PRL) – le diagnostic fondé sur les biomarqueurs est encore renforcé, a souligné la Prof. Christine Lebrun-Frenay (Nice).2 La SEP ne constitue ainsi plus un diagnostic d’exclusion, a confirmé le Prof. X. Montalban. La Prof. C. Lebrun-Frenay a toutefois précisé que tous·tes les patient·es diagnostiqué·es selon les critères 2017 remplissent également les critères 2024.
L’extension des possibilités d’imagerie IRM lors du diagnostic initial et du suivi augmente considérablement l’importance de cette modalité, mais accroît également les exigences en matière d’infrastructure et de personnel formé pour l’utilisation des nouvelles techniques de détection par IRM. Par ailleurs, l’utilisation accrue de l’IRM s’accompagne d’une augmentation de la durée des examens et des coûts. Cela pourrait amener certains systèmes de santé aux limites de leurs capacités, a averti le Prof. Robert Fox (Cleveland) dans un commentaire.3
Une étude espagnole a analysé les conséquences pratiques de la révision chez 326 patient·es (âgé moyen: 39 ans, 67,5% de femmes) d’un centre SEP à Barcelone, diagnostiqué·es selon les critères de McDonald 2024 et 2017. Les patient·es remplissant les critères 2024 présentaient une probabilité de diagnostic de SEP supérieure de 43% par rapport aux critères 2017 (hazard ratio [HR]: 1,43; p<0,001) et bénéficiaient d’un diagnostic plus précoce (délai jusqu’au diagnostic: 4,1 contre 9,4 mois).4
Une validation rétrospective des nouveaux critères diagnostiques en situation clinique a également été réalisée par des neurologues dans un centre SEP londonien.5
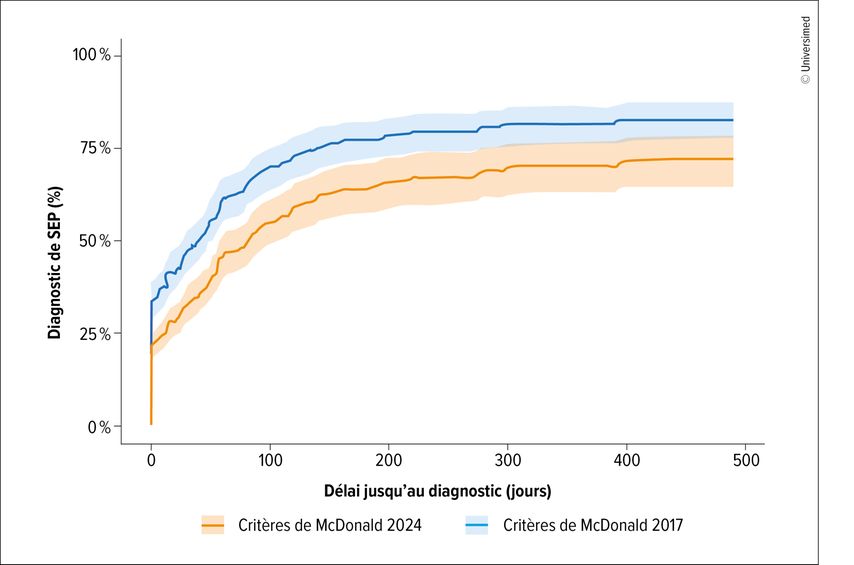
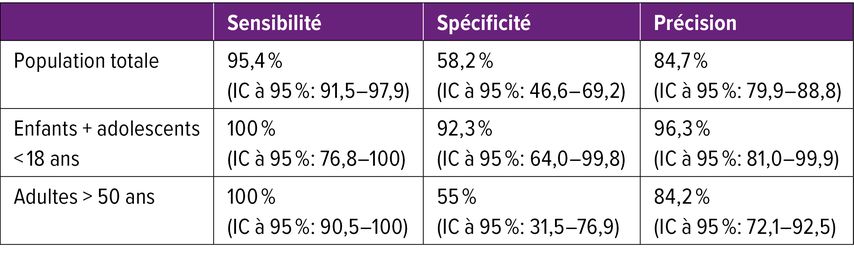
Au total, 192 patient·es ont été diagnostiqué·es selon les critères de McDonald 2017 et 2024; le suivi médian était de 271 jours. Ici aussi, le diagnostic de SEP a été posé plus fréquemment et plus précocement chez les patient·es londonien·nes. Le délai médian jusqu’au diagnostic de SEP était de 40 jours selon les critères 2024, contre 84 jours selon les critères 2017 (Fig. 1). Une SEP a été diagnostiquée dans 121 cas selon les critères 2024, contre 97 cas selon les critères 2017 (p<0,05). En revanche, le syndrome radiologiquement isolé (SRI) a été diagnostiqué significativement moins souvent selon les critères 2024 (9 versus 23; p<0,05). De même, un diagnostic de suspicion de SEP a été posé significativement moins fréquemment selon les critères 2024 (14 versus 24; p<0,05). La sensibilité des critères 2024 (les critères 2017 servant de référence) était de 95,4% (intervalle de confiance [IC] à 95%: 91,5–97,9), tandis que la spécificité atteignait 58,2% (IC à 95%: 46,6–69,2). La précision s’élevait à 84,7% (IC à 95%: 79,9–88,8). Le tableau1 présente les résultats correspondants pour des populations spécifiques: enfants et adolescent·es <18 ans, ainsi que patient·es >50 ans.5
Fig. 1: Délai moyen jusqu’au diagnostic de SEP selon les critères de McDonald: 40 jours (2024) versus 84 jours (2017) (validation britannique en contexte clinique) (modifiée d’après Brownlee W et al.)5
Tab. 1 : Sensibilité, spécificité et précision des critères de McDonald 2024 (validation britannique en contexte clinique) (modifié d’après Brownlee W et al.)5
La SEP risque-t-elle d’être surdiagnostiquée?
Les critères de McDonald 2024 permettent pour la première fois de diagnostiquer la SEP chez des patient·es asymptomatiques présentant des lésions à l’IRM, comme dans le cadre d’un syndrome radiologiquement isolé (SRI). Ce stade a désormais été rebaptisé «SEP préclinique», conformément au concept de la SEP en tant que continuum de la maladie. Si ces patient·es présentent, en plus des lésions IRM, d’autres anomalies paracliniques, telles que le CVS, ils ou elles peuvent remplir les critères d’une «SEP incidente» (Radiologic Incident Multiple Sclerosis, RIMS) selon les nouveaux critères, a expliqué la neurologue. Le diagnostic de SEP chez des patient·es asymptomatiques, susceptibles de ne jamais développer de symptômes cliniques, a suscité des inquiétudes quant à un possible surdiagnostic. Lors des discussions, la spécificité relativement modeste et la précision non optimale des critères de McDonald 2024 ont été soulignées à plusieurs reprises. Ces préoccupations n’ont pas pu être entièrement levées par les expert·es. Il convient donc, en particulier dans les cas atypiques de SEP, de porter une attention accrue aux red flags justifiant une réévaluation diagnostique. La question «SRI, RIMS ou SEP» ne semble ainsi pas encore définitivement tranchée. La caractérisation plus précise des cohortes SRI et RIMS fait actuellement l’objet de nouvelles études, selon la Prof. C. Lebrun-Frenay. «Il s’agit d’un domaine en pleine évolution.»
Quel est l’intérêt de l’IRM médullaire de routine?
L’IRM de la moelle épinière (IRM-ME) fait partie intégrante des critères de McDonald (mise à jour de 2024) lors du diagnostic initial, car elle représente l’une des régions typiques de la dissémination spatiale. Une équipe française a montré, dans une étude de cohorte prospective, que lors du suivi de routine, l’IRM-ME n’apporte pas de bénéfice pronostique supplémentaire. Au total, 68 patient·es ont été inclus·es et suivi·es sur une période de 5 ans. L’apparition de nouvelles lésions médullaires versus cérébrales a été comparée comme facteur pronostique des poussées et de la progression du handicap, à l’aide de différents protocoles IRM – cerveau: 3D FLAIR, T2 axiale, PD; moelle épinière: T2 sagittale, PSIR, T2 axiale, T1 3D). Une activité médullaire sans activité cérébrale n’a été observée que dans 2% des examens IRM. Les nouvelles lésions médullaires étaient principalement associées à une pathologie cérébrale, et non à la charge lésionnelle médullaire initiale. L’IRM-ME demeure donc indiquée lors du diagnostic initial, dans les cas atypiques, pour exclure d’autres étiologies, ainsi qu’en présence de symptômes neurologiques spécifiques, tels que des troubles sensitifs, des paraparésies spastiques, des troubles vésicaux ou de la marche. Pour le suivi évolutif standard, l’IRM cérébrale de routine est suffisante. Compte tenu de coûts plus élevés et de durées d’examen prolongées, l’utilité de l’IRM-ME de routine apparaît limitée, concluent les auteur·es.6
L’axe CD40/CD40L comme cible thérapeutique
Avec le développement d’anticorps monoclonaux anti-CD40L de deuxième génération, tels que le frexalimab, la voie de signalisation CD40-CD40L (CD154) revient au premier plan des stratégies thérapeutiques. L’axe CD40/CD40L constitue une voie de signalisation costimulatrice centrale entre les lymphocytes T auxiliaires et les cellules présentatrices d’antigènes (CPA) et régule l’initiation des réponses immunitaires adaptative et innée. Il joue un rôle clé dans l’activation des lymphocytes B, la production d’anticorps et l’amplification des réponses inflammatoires. «Le blocage de cette voie de signalisation est immunologiquement très pertinent», a souligné le Prof. Gavin Giovannoni (Londres).7
À Barcelone, le Prof. G. Giovannoni a présenté une analyse intermédiaire d’une étude d’extension ouverte de phaseII (OLE) portant sur 129 participant·es après un suivi total de 2,5 ans (120 semaines). Dans l’étude de phaseII en double aveugle, le nombre de nouvelles lésions T1 réhaussées au gadolinium (Gd+, critère d’évaluation primaire) a été réduit de 89% après 12 semaines. Dans l’OLE, une réduction continue des nouvelles lésions T1 Gd+ ainsi que des lésions T2 nouvelles ou en augmentation a été observée. Sous frexalimab 1200 mg IV, le taux annualisé de poussées était très faible, à 0,09 (IC à 95%: 0,04–0,19). Le nombre de lymphocytes, ainsi que le taux d’IgG et d’IgM, sont restés stables, tout comme le score EDSS, au cours de l’OLE. Au total, 88% des patient·es du bras frexalimab sont resté·es sans rechute. Contrairement aux anticorps anti-CD40 de première génération, aucun excès de thromboembolies n’a été observé sous frexalimab. Un seul patient a présenté une embolie pulmonaire, jugée non liée au traitement par frexalimab par les investigateur·rices, a déclaré le Prof. G. Giovannoni. Les événements indésirables les plus fréquents (EI≥10% dans les deux bras) étaient la rhinopharyngite, les céphalées, les infections à Covid-19 et les douleurs dorsales. Deux études de phaseIII sont actuellement en cours avec le frexalimab chez des patient·es atteint·es de sclérose en plaques rémittente (SEP-RR) ou de sclérose en plaques secondairement progressive non active (SEP-SP).
Une étude menée par un groupe de recherche américain confirme l’importance de la réponse immunitaire dépendante du CD40L dans la neuroinflammation compartimentée, dans un modèle murin de sclérose en plaques progressive (SEP-P), ainsi que l’intérêt d’un traitement ciblant le CD40L pour réduire l’inflammation chronique et la progression de la maladie.8
Deux autres agents anti-CD40, l’iscalimab (CFZ533, Novartis) et le BI 655064 (Boehringer Ingelheim), sont également en cours d’évaluation clinique dans la SEP.8
Immunothérapie personnalisée par cellules CAR-T
Dans la sclérose en plaques également, les cellules CAR-T sont considérées comme une approche thérapeutique nouvelle et prometteuse. Les premières données issues d’études cliniques de phaseI/II sont désormais disponibles. Avec cette immunothérapie individualisée, on espère notamment que les cellules CAR-T anti-CD19 permettront une déplétion plus profonde et plus durable des sous-populations de cellules B pro-inflammatoires indésirables que celle obtenue avec les anticorps anti-CD20, a rapporté le Prof. Scott Zamvil (San Francisco).9
Les cellules CART-T anti-CD19 ciblent un spectre plus large de cellules B que les anticorps anti-CD20. Elles incluent également les plasmablastes et les cellules précurseurs, qui jouent un rôle clé dans les follicules de cellulesB méningés dans la SEP. Par ailleurs, les cellules CAR-T peuvent migrer vers le SNC en traversant une barrière hémato-encéphalique intacte. Dans une analyse intermédiaire menée par une équipe dirigée par le Dr Jeffrey Dunn (Palo Alto), quatre patient·es atteint·es de formes progressives de SEP (SEP-SPetSEP-PP) ont été évalués à ce jour dans le cadre d’une étude ouverte de phaseI. 14 jours après la perfusion de cellules CAR-T anti-CD19 (KYV-101), une expansion robuste des cellules T a été observée. Sur le plan clinique, des améliorations parfois marquées de la distance de marche ont été constatées. Chez 2 patient·es, les bandes oligoclonales n’étaient plus détectables. La disparition des bandes oligoclonales s’est accompagnée d’une nette réduction de la fatigue ainsi que d’une amélioration de l’EDSS. La thérapie par cellules CAR-T anti-CD19 a été bien tolérée, sans cas significatif de syndrome de libération de cytokines (CRS), de syndrome de neurotoxicité associée aux cellules effectrices immunitaires (ICANS) ni d’autres EI graves.10
Parmi les cibles thérapeutiques attrayantes pour les thérapies par cellules CAR-T figure également l’antigène de maturation des cellules B (BCMA), exprimé par les cellules B matures et les plasmocytes. Ces cellules sont considérées comme des acteurs majeurs de l’inflammation cérébrale. Qin et al. ont rapporté les résultats d’une perfusion de cellules CAR-T chez 5 patient·es atteint·es de SEP-P, avec un EDSS moyen initial de 6,2. Après un suivi de 5,1 mois, l’EDSS avait diminué en moyenne à 5,0. Parallèlement, la fonction manuelle (9-Hole-Peg Test, 9-HPT) ainsi que la vitesse de marche (Timed 25-Foot Walk, T25-FW) se sont nettement améliorées. Au jour 28, aucune bande oligoclonale n’était plus détectable. 4 patient·es sur 5 ont présenté un syndrome de libération de cytokines (CRS) de grade 1; aucun cas de syndrome de neurotoxicité associée aux cellules immuno-effectrices (ICANS) n’a été observé. Dans l’ensemble, la thérapie par cellules CAR-T anti-BCMA a également montré un profil de sécurité et d’efficacité prometteur dans la SEP-P, avec des améliorations fonctionnelles marquées et une disparition des bandes oligoclonables dans le LCR. Ces résultats devront toutefois être confirmés dans des cohortes de patient·es plus importantes.11
Sur la piste de la remyélinisation
Lors du congrès ECTRIMS 2025, plusieurs études consacrées à des approches thérapeutiques visant à induire des mécanismes de réparation neuronale, en particulier la remyélinisation, ont été présentées. Le Dr Nick Cunniffe (Cambridge) a présenté deux études issues de groupes de recherche de l’université de Cambridge, particulièrement actifs dans le domaine de la remyélinisation. Dans l’essai CCMR-One (Cambridge Centre of Myelin Repair One), le bexarotène, un agoniste du récepteur X des rétinoïdes (RXR), a favorisé la différenciation des cellules progénitrices d’oligodendrocytes (OPC) ainsi que l’élimination des débris de myéline. Une sous-étude de phaseIIa, randomisée, en double aveugle et contrôlée par placebo a inclus 27 patient·es âgé·es de 18 à 50 ans atteint·es de sclérose en plaques récurrente-rémittente (SEP-RR; 15 sous bexarotène, 12 sous placebo), tous traités par diméthylfumarate (DMF) pendant ≥6 mois. Le critère d’évaluation primaire de cette étude monocentrique était la modification de la latence des potentiels évoqués visuels (PEV) en champ entier. En parallèle, plusieurs biomarqueurs sériques ont été analysés – chaînes légères de neurofilaments (NfL), protéine acide fibrillaire gliale (GFAP), protéine tau totale (Tau) et ubiquitine C-terminale hydrolase L1 (UCHL1) – et leur association avec les variations de la latence des PEV a été évaluée à l’aide de modèles linéaires. Les modèles ont été ajustés en fonction de l’âge, du sexe, de l’EDSS, de la durée de la maladie et des valeurs initiales des biomarqueurs.
Dans le groupe bexarotène, une amélioration de la latence était associée à une réduction de la sNfL (β=23,4ms par diminution logarithmique [pg/mL]; IC à 95%: 11,1-36,2). Cette association n’a pas été observée dans le groupe placebo. Aucune autre différence significative entre les groupes n’a été mise en évidence pour les biomarqueurs étudiés. Les auteurs interprètent la réduction de la sNfL chez des patient·es ayant déjà présenté une démyélinisation préalable comme un indice d’un effet neuroprotecteur. L’étude confirme par ailleurs le rôle des latences des PEV et de la NfL comme biomarqueurs de la remyélinisation.12
L’essai CCMR-Two de phaseII, randomisé et contrôlé par placebo, a évalué chez 77 patient·es atteint·es de SEP rémittente (SEP-RR) l’effet d’une association de metformine et de l’antihistaminique clémastine (n=33) par rapport au placebo (n=34) sur la remyélinisation. Le critère d’évaluation primaire était également la latence des potentiels évoqués visuels en champ entier (latence P100). Après 6 mois, la différence en faveur de la clémastine et de la metformine était cliniquement très modeste, mais statistiquement significative (-1,2ms; p=0,042), a rapporté le responsable de l’étude, le Dr N. Cunniffe. Des tendances non significatives en faveur de la clémastine et de la metformine ont également été observées pour la latence et l’amplitude des PEV multifocaux. L’EDSS et les autres paramètres de la fonction visuelle sont restés inchangés par rapport à l’inclusion. Le Dr N. Cunniffe interprète l’avantage observé dans le groupe sous traitement actif comme le signe d’un effet de remyélinisation encore très limité, non encore cliniquement manifeste.13
Source:
41e congrès annuel de l’European Committee for Treatment and Research in Multiple Sclerosis (ECTRIMS), 24–26 septembre 2025, Barcelone
Littérature:
1 Montalban X: Current gaps and future directions. ECTRIMS 2025; Oral Presentation 2 Lebrun-Frenay C: Translation of 2024 diagnostic criteria into clinical practice. ECTRIMS 2025; Oral Presentation 3 Fox R et al.: Translating MRI advances into multiple sclerosis diagnosis: bridging science and clinical practice. Lancet Neurol 2025; 24(10): 808-10 4 Bollo L et al.: Impact of the 2024 McDonald criteria revisions on multiple sclerosis diagnosis: a comparison with the 2017 criteria. ECTRIMS 2025; Abstract 1390/O001 5 Brownlee W et al.: Real-world validation of the 2024 McDonald criteria in patients under evaluation for suspected multiple sclerosis. ECTRIMS 2025; Oral Presentation O002 6Hong J et al.: Anti-BCMA CAR T cell therapy in patients with multiple sclerosis. ECTRIMS 2025; Abstract 1626/O152 7 Giovannoni G et al.: Safety and efficacy of frexalimab in participants with relapsing multiple sclerosis: 2.5-year results from the phase2 open-label extension. ECTRIMS 2025; Oral Presentation O111 8 Kebir H et al.: CD40L-mediated responses drive compartmentalized neuroinflammation and disease development in progressive model of MS. ECTRIMS 2025; Abstract 3131/P144 9Zamvil S et al.: CAR-T cell-mediated B-cell depletion in MS and other autoimmune diseases. ECTRIMS 2025; Oral Presentation 10 Dunn J et al.: Chimeric antigen receptor T cell (CAR-T) immunotherapy for progressive phenotypes of multiple sclerosis: early results from a phase 1, open-label, single center study of an autologous fully-humanized anti-CD19 CAR-T. ECTRIMS 2025; Abstract 2978/O027 11Qin C et al.: Anti-BCMA CAR T cell therapy in patients with multiple scelrosis. ECTRIMS 2025; Abstract 1626/O152 12 Riboni-Verri G et al.: Bexarotene-induced remyelination promotes neuroprotection in people with relapsing remitting multiple sclerosis. ECTRIMS 2025; Oral Presentation O074 13 Cunniffe NG et al.: Evaluating the remyelinating efficacy and safety of the combination of metformin and clemastine in people with relapsing remitting multiple sclerosis (CCMR-Two Trial): a randomised, placebo-controlled, double-blind, phase2 clinical trial. ECTRIMS 2025; Abstract 152/Oral Presentation O133
Das könnte Sie auch interessieren:
Modèles prédictifs pour l’indication de la GPE chez les patient·es atteint·es de SLA
La gastrostomie percutanée endoscopique (GPE) est couramment utilisée dans la sclérose latérale amyotrophique (SLA) avancée. Le moment optimal de la mise en place fait toutefois l’objet ...
Mécanismes d’action de l’ECT en tant que traitement alternatif de la dépression
La dépression compte parmi les troubles psychiques les plus fréquents et les plus invalidants, mais ses fondements neurobiologiques ne sont à ce jour que partiellement élucidés. L’ ...
Psychothérapie augmentée à la kétamine
La (S-)kétamine, antidépresseur à action rapide, est utilisée de manière efficace chez les patient·es présentant une résistance aux traitements. Pour les doses subanesthésiques, on ...