Relevantes für die gynäkologische Sprechstunde
Autor:innen:
Priv.-Doz. Dr. med. Matthias Möhrenschlager1
Prof. Dr. med. Peter Schmid-Grendelmeier1–3
Prof. Dr. med. Marie-Charlotte Brüggen2,3
1 Abteilung für DermatologieHochgebirgsklinik, Davos
2 Christine Kühne Center for Allergy Research and Education, Davos
3 Klinik für Dermatologie, Universitätsspital, Zürich
Korrespondierender Autor:
Priv.-Doz. Dr. med. Matthias Möhrenschlager
E-Mail: matthias.moehrenschlager@hgk.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Haarausfall (Effluvium) am Kapillitium wird von Betroffenen in aller Regel als belastend erlebt und führt vielfach zu einer Beeinträchtigung der Lebensqualität.1–4 Auch in der frauenärztlichen Sprechstunde werden nicht selten diesbezüglich Beschwerden berichtet und die Patientinnen erwarten eine professionelle diagnostische Einordnung, damit zielgerichtet therapeutisch interveniert werden kann. Dieser Beitrag erläutert ausgewählte bedeutsame Krankheitsbilder, wobei aus Platzgründen die Besprechung von vernarbenden Alopezien und Haarschaft-Bildungsstörungen unterbleiben muss.
Keypoints
-
Haarverlust belastet und mindert die Lebensqualität der Patientin.
-
Zu unterscheiden ist das umschriebene vom diffusen Effluvium.
-
Ausserdem ist die nichtvernarbende von vernarbender Alopezie zu unterscheiden.
-
Die exakte diagnostische Einordnung des Haarverlusts erlaubt die Einleitung der bestmöglichen Behandlung.
Haarphysiologie
Die Frau hat auf der Kopfhaut bis zu 120000 Terminalhaare. Das Haar besteht aus Keratin und wird im Haarfollikel gebildet. Vom Einzelhaar werden definierte Stadien durchlaufen: die Anagenphase (Wachstumsphase: Dauer bis zu sechs Jahre), in welcher das Haar mit bis zu 0,4mm täglich wächst, gefolgt von der Katagenphase (Rückbildungsphase, Dauer zwei Wochen) und schliesslich der Telogenphase (Ruhephase, Dauer drei Monate), nach welcher ein Haarverlust eintritt. Unter physiologischen Umständen befinden sich über 80% der Haare in der Anagenphase, 1% in der Katagenphase und über 10% in der Telogenphase.5–7
Die Alopezie kennzeichnet den Zustand der Haarlosigkeit am Kapillitium («Glatze»). Diese makroskopisch wahrnehmbare Reduktion der Haardichte besteht dann, wenn mindestens 30% der Haare der Kopfhaut verloren wurden.7 Ein pathologisch erhöhtes Effluvium bedeutet einen Haarverlust von >100 Haaren täglich über einen längeren Zeitraum (2–4 Wochen).7
Anamneseerhebung
Diese umfasst u.a. Beginn, Umfang sowie zeitlichen Verlauf des Haarverlusts, Komorbiditäten, Infektionsereignisse, Medikamentengebrauch, durchgeführte Operationen, erfolgte Entbindungen, Allergien/Unverträglichkeiten, Diätgewohnheiten sowie die Familienanamnese in Hinsicht auf Erkrankungen bezüglich des Haarkleids.1,2,4
Evaluation des Haarverlusts
Eine einfache Methode zur Objektivierung eines berichteten Haarverlusts ist der Zupftest. Hierbei werden 50–60 Haare gefasst und mit mässigem Zug epiliert. Als pathologisch zu werten ist der Test, wenn mehr als 10% der gefassten Haare epiliert werden können.7 Gleichfalls ohne grösseren apparativen Aufwand lässt sich eine Zählung der ausgefallenen Haare einmal täglich durchführen: Morgendlich wird das Haupthaar auf jeder Kopfhauthälfte fünf Mal durchkämmt. Gezählt werden nur die im Kamm befindlichen Haare. 50–60 derart ausgekämmte Haare täglich gelten als normal.9
Haarfollikel vorhanden – Haarverlust diffus
Androgenetische Alopezie der Frau (F-AGA)
Diese häufigste Art des Haarverlusts betrifft über 30% der Frauen über 70 Jahre.10 Bei der F-AGA unterscheidet man einen Früh- von einem Spättyp, Ersterer mit Manifestation zu Beginn der Pubertät oder im frühen Erwachsenenalter, Letzterer mit Ausprägung peri- und postmenopausal.11 Pathophysiologisch kommt es zu einer fortschreitenden Verkleinerung der Terminalhaarfollikel in genetisch prädisponierten Kopfhautarealen, zur Verkleinerung des Haarbulbus mit Verminderung der Haarschaftdicke und zu einer Verkürzung der Anagenphase.12
Eine zugrunde liegende hormonelle Dysregulation lässt sich bei der Frau nicht immer nachweisen. Im Gegensatz hierzu liegt eine Beteiligung genetischer Faktoren mit hoher Wahrscheinlichkeit vor.12 Klinisch findet sich eine Haardichteminderung über der Vertexregion mit Erhalt einer frontalen Haarbrücke, entsprechend den Stadien Ludwig I–III bzw. Sinclair I–V.12 Die Ursachenabklärung kann bei der Frau die Einbeziehung verschiedener Laborparameter erfordern, insbesondere um ein diffuses Effluvium oder eine diffuse Alopecia areata auszuschliessen. Hierbei können z.B. die Messung von TSH, Ferritin oder der TP-Hämagglutinations-Test hilfreich sein. Bei Hinweisen auf eine hormonelle Dysregulation können der freie Androgenindex im Serum und die Konzentration des 17-Hydroxy-Progesterons oder Prolaktins bestimmt werden. Gegebenenfalls wird dann eine erweiterte Laboranalytik veranlasst werden müssen.11
Therapeutisch wird die topische Applikation einer 2%igen Minoxidil-haltigen Lösung zweimal täglich empfohlen.12,13 Folgende Aspekte der Behandlung mit Minoxidil sollten mit der Patientin vorab besprochen werden: ein mögliches vermehrtes Effluvium etwa vier bis acht Wochen nach Beginn der Behandlung («telogenes shedding»), eine erstmalige Einschätzung des therapeutischen Ansprechens frühestens sechs Monate nach Anwendungsbeginn sowie der Verlust der unter Therapie nachgewachsenen Haare nach Therapiebeendigung.12 Es besteht eine Kontraindikation für die Anwendung von Minoxidil in Schwangerschaft und Stillzeit.12 Bei der F-AGA können bei hormoneller Dysregulation auch orale Kontrazeptiva mit oder ohne Kombination von Gestagenen mit antiandrogener Partialwirkung oder anderen Wirkstoffen eingesetzt werden.12 Weitere Therapieoptionen bei der F-AGA sind – in Abhängigkeit vom Stadium der Erkrankung – verdeckende Haarstyling-Techniken, Perücken, Extensions, Bonding, Haartransplantation («micrografts») oder die chirurgische Reduktion kahl imponierender Kopfhautbezirke. Letztere invasive Massnahmen müssen sorgfältig geplant werden, mögliche Risiken (wie Infekt, Blutung, Narbenbildung) müssen bedacht werden.12
Telogenes Effluvium
Diese nichtvernarbende Alopezie zeigt einen relativ raschen Beginn, indem zahlreiche Haare in die telogene Phase wechseln und drei Monate später auszufallen beginnen. Ursächlich kann hierfür z.B. eine zurückliegende Operation, ein fieberhafter Infekt, eine endokrine Störung oder eine Schwangerschaft infrage kommen. Auch der Beginn der Einnahme bestimmter Medikamente im Vorfeld (z.B. Retinoide, Antikoagulanzien, Antiepileptika, Betablocker) kann sich unerwünscht auf die Kopfhaut auswirken. Betroffene Frauen berichten typischerweise von einem büschelweisen Haarverlust beim Kämmen und einer diffus verteilten Haardichteminderung. Das telogene Effluvium ist für gewöhnlich selbstlimitierend und verliert sich zwei bis sechs Monate nach dem ursächlichen Ereignis bzw. nach der Beendigung der Einnahme des verantwortlichen Medikaments.1
Anagenes Effluvium
Hierbei kommt es sehr rasch durch einen Unterbruch in der mitotischen und/oder metabolischen Aktivität des Haarfollikels während der Anagenphase zu einem Ausfall von Haaren. Musterbeispiel hierfür ist der Haarverlust, welcher Tage oder Wochen nach Beginn einer Chemotherapie einsetzt und etwa 65% der Tumorpatientinnen betrifft.1,14 Die Wirkstoffe Cyclophosphamid und Doxorubicin seien in diesem Zusammenhang stellvertretend genannt. Kombinationstherapien mit mehreren Substanzen erhöhen Häufigkeit und Schwere des eintretenden Effluviums.2 Andere zu nennende Wirkstoffe sind Allopurinol, Levodopa, Bromocriptin und toxische Substanzen wie Gold.1
Die hierunter zu subsumierende Strahlentherapie-induzierte Alopezie kann reversibel oder permanent sein. Mit einer permanenten Alopezie nach Radiatio muss nach einer Strahlung mit einer Gesamtdosis >30 Gy (>50 Gy bei der Anwendung der Weichstrahltechnik) gerechnet werden.2 Das anagene Effluvium ist für gewöhnlich reversibel, das Neuwachstum der Haare setzt ein bis drei Monate nach Beendigung der Gabe des Medikaments bzw. Unterbindung des Toxin- bzw. Noxeneinflusses ein. Für die Reduktion des Effluviums unter Chemotherapie hat sich die Kühlung der Kopfhaut vor, während und nach der Gabe des Zytostatikums als hilfreich erwiesen.15 Bei einigen Patientinnen zeigen die nachwachsenden Haare Veränderungen hinsichtlich Dichte, Farbton, Struktur und/oder Textur.2,16
Haarfollikel vorhanden – Haarverlust umschrieben
Verschiedene Erkrankungen der Kopfhaut lassen sich hierunter subsumieren.
Kreisrunder Haarausfall (Alopecia areata)
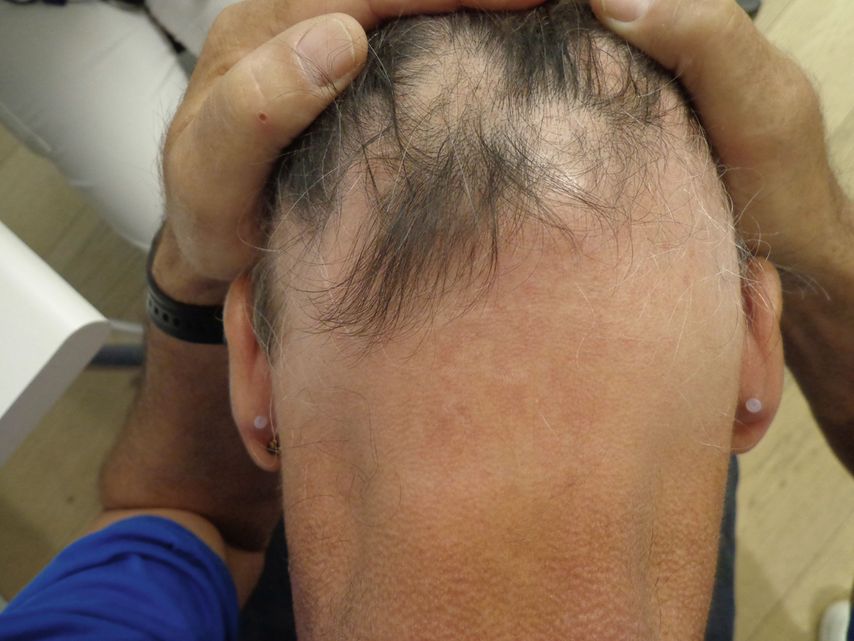
Dieser ist gekennzeichnet durch das plötzliche Auftreten umschriebener Kahlstellen der Kopfhaut mit Erhalt der Haarfollikel. Er hat eine relativ hohe Prävalenz von 0,1%. Die Ätiologie ist unklar, aber vieles spricht für ein autoimmunes Geschehen. Die umschriebenen Areata-Herde können konfluieren. Die Alopecia totalis beschreibt einen kreisrunden Haarausfall, welcher die gesamte Kopfhaut umfasst, während die Alopecia universalis durch den Verlust sämtlicher Haare des Integuments gekennzeichnet ist. Herde mit Haarverlust im okzipitalen und temporalen Haaransatz werden als Ophiasis-Typ bezeichnet (Abb. 1).
Abb. 1: Mehrere Herde mit kreisrundem Haarausfall, welche okzipital in ein flächiges haarloses Areal mit erhaltenen Haarfollikeln münden (Ophiasis-Typ der Alopecia areata)
Therapeutisch gibt es neben dem Warten auf eine spontane Rückbildung der Kahlstelle eine Vielzahl von Optionen – topische und systemische Glukokortikoide, läsionale Pinselung mit DCP-Lösung, orale Januskinase-Inhibitoren (wie Baricitinib) sowie nichtpermanente Haarersatzmassnahmen wie Haarteil oder Perücke.1,7,17–19
Alopecia specifica areolaris
Im Sekundärstadium einer Infektion mit Treponema pallidum (TP) entstehen bei bis zu 7% der betroffenen Frauen «Mottenfrass»-artige Kahlstellen am Kapillitium.20,21 Die Herde können klein- oder grossflächig imponieren und sind vielfach nicht völlig haarfrei. Augenbrauen und Wimpern können gleichfalls in das Geschehen einbezogen sein.22
Inwieweit hier Interferon gamma/Interleukin 17 produzierende CD8-positive T-Lymphozyten an einer zumindest teilweisen antisyphilitischen Immunität nach TP-Infektion beteiligt sind, ist Gegenstand der Forschung.23 Als Suchtest bei V.a. eine Infektion mit TP steht u.a. der TP-Hämagglutinationstest bereit, als Bestätigungstest kann z.B. der Fluoreszenz-TP-Antikörper-Absorptionstest eingesetzt werden. Zur Beurteilung des Krankheitsverlaufs bzw. des Ansprechens eines eingesetzten Therapeutikums kommen der «Veneral disease research laboratory»-Test oder der Rapid-Plasma-Reagin-Test in Betracht.24
Therapeutikum der Wahl ist Benzylpenicillin-Benzathin 2,4 M IE i.m. als Einmalgabe. Bei Penicillinallergie werden alternativ Behandlungen mit Doxycyclin oder Tetracyclin empfohlen bzw. die Gabe von Ceftriaxon.24 Mit einer Restitutio des Haarkleides ist 3 Monate nach adäquater Behandlung zu rechnen.21
Kontaktdermatitis
Kontaktallergene vermögen bei Hautkontakt umschriebene Ekzeme zu induzieren.26,27 Im Bereich der behaarten Kopfhaut können diese Stoffe, wie sie beispielsweise in Pflegeprodukten oder in Haarfärbemitteln enthalten sind, entzündliche Hautalterationen hervorrufen, welche in einem Haarverlust münden. Ein bedeutsames Kontaktallergen wie das Para-Phenylendiamin kann beispielsweise in Haarfärbemittel enthalten sein und nach entsprechender Anwendung durch Sensibilisierte zu einem Ekzem am Kapillitium führen, welches mit Haarverlust einhergeht.28 Stärkere kontaktallergische Reaktionen der Kopfhaut vermögen sogar ein telogenes Effluvium auszulösen (siehe oben).28
Diagnostisch kann mittels Epikutantestung ein Kontaktallergen identifiziert werden, welches zukünftig zu meiden ist. Therapeutisch muss die entstandene Entzündung der Kopfhaut mit Antiinflammativa bekämpft und der vorhandene Juckreiz durch Antipruriginosa gemildert werden. Bei Komplikationen wie einer Superinfektion erscheint es ratsam, den nachgewiesenen Keim zu eradizieren. Sinnvoll ist es, das Kontaktallergen-belastete Produkt durch ein nicht belastetes zu ersetzen, falls der Produktgebrauch nicht vollständig unterbleiben kann.
Schlussfolgerung
Haarverlust mindert vielfach die Lebensqualität Betroffener. Frauen mit umschriebenem oder diffusem Haarausfall können sich in der gynäkologischen Sprechstunde vorstellen. Von Bedeutung ist hierbei, ob die Haarfollikel im Alopezieareal erhalten oder durch Vernarbung verloren gegangen sind. Ursächlich kommen oftmals verschiedene Krankheitsbilder infrage. Deren rasche diagnostische Einordnung hilft, zielgerichtet therapeutisch zu intervenieren.
Literatur:
1 Phillips TG et al.: Hair loss: common causes and treatment. Am Fam Physician 2017; 96: 371-8 2 Trüeb RM: Systematisches Vorgehen bei Frauen mit Haarausfall. JDDG 2010; 8: 284-98 3 Franz A et al.: Quality of life in patients with scarring and non-scarring alopecia: An exploratory cross-sectional study. JDDG 2025; Oct. 14. Online ahead of print 4 Möhrenschlager M et al.: Acquired effluvium of head hair: common conditions in women. MMW Fortschr Med 2005; 147: 37-40 5 Wolff H et al.: The diagnosis and treatment of hair and scalp diseases. Dtsch Ärztebl Int 2016; 113: 377-86 6 Paus R et al.: The biology of hair follicles. NEJM 1999; 341: 491-7 7 Blume-Peytavi U et al.: Aktuelle Standards zur Diagnostik und Therapie von Haarerkrankungen – Haarsprechstunde. JDDG 2011; 9: 394-413 8 Vogt A et al.: Die Biologie des menschlichen Haarfollikels: Neue Erkenntnisse und ihre klinische Bedeutung. Hautarzt 2003; 54: 692-8 9 Korge B: Neues und Bewährtes in der Diagnostik von Haarerkrankungen. Hautarzt 2003; 54: 699-702 10 Gupta AK et al.: Epidemiological landscape of androgenetic alopecia in the US: an All of US cross-sectional study. PLoS One 2025: 20: e0319040 11 Kanti V et al.: Evidence-based (S3) guideline for the treatment of androgenetic alopecia in women and in men – short version. JEADV 2018; 32: 11-22 12 Blume-Peytavi U et al.: Androgenetische Alopezie. Hautarzt 2013; 64: 820-9 13 Blume-Peytavi U et al.: A randomized, single-blind trial of 5% minoxidil foam once daily versus 2% minoxidil solution twice daily in the treatment of androgenetic alopecia in women. J Am Acad Dermatol 2011; 65: 1126-34 14 Trüeb RM: Chemotherapy-induced alopecia. Semin Cutan Med Surg 2009; 28: 11-4 15 Lambert KA et al.: Scalp hypothermia to reduce chemotherapy-induced alopecia: a systematic review and meta-analysis. Gynecol Oncol 2024; 188: 71-80 16 Möhrenschlager M et al.: Curly hair following radiotherapy epilation. Br J Dermatol 1998; 139: 746-7 17 Lintzeri DA et al.: Alopecia areata – aktuelles Verständnis und Management. JDDG 2022; 20: 59-93 18 van Helmond SC et al.: Real-world effectiveness and safety of janus kinase inhibitors in alopecia areata: a retrospective cohort study of 72 patients. Acta Derm Venereol 2025; 105: adv42990. https://doi.org./10.2340/actadv.v105.42990 19 Möhrenschlager M et al.: Alopecia areata. In: Abeck D, Cremer H (Hrsg) Häufige Hauterkrankungen im Kindesalter. Springer, Heidelberg, 4. Aufl. 2015; S. 9-14 20 Moshiri AS et al.: Syphilitic alopecia. NEJM 2018; 379: 1657 21 Vafaie J et al.: Alopecia with sexually transmitted disease: a review. Cutis 2005; 76: 361-6 22 Qiao J et al.: Moth-eaten alopecia: a sign of secondary syphilis. CMAJ 2013; 185: 61 23 Stary G et al.: Host defense mechanisms in secondary syphilitic lesions: a role for IFN-gamma-/IL-17-producing CD8+ T cells? Am J Pathol 2010; 177: 2421-32 24 Möhrenschlager M et al. Diagnosis of major sexually transmitted infections in the doctor‘s office: bacterial infections. MMW Fortschr Med 2004; 146: 33-7 25 Kostner L et al.: Allergic contact dermatitis. Immunol Allergy Clin North Am 2017; 37: 141-52 26 Herbst JS et al.: Erosive pustular dermatosis of the scalp after contact dermatitis from a prosthetic hair piece. JAAD Case Reports 2017; 3: 121-3 27 Ishida W et al.: Severe hair loss of the scalp due to hair dye containing paraphenylendiamine. ISRN Dermatol 2011; https://doi.org/10.5402/2011/947284 28 Koch L et al.: Kontaktallergien der Kopfhaut. Hautarzt 2017; 68: 466-71
Das könnte Sie auch interessieren:
Moderne Technik: das Wohl der Patientinnen im Mittelpunkt
Nach zweijähriger Pause präsentierte Prof. Volker Viereck das aktuelle Programm zum Thema Urogynäkologie in der Kartause Ittingen. Experten aus dem In- und Ausland beleuchteten ...
Schmerztherapie postpartal
Paracetamol und nonsteroidale Antirheumatika (NSAR) werden seit Jahren routinemässig in der Schmerztherapie nach der Geburt zum Einsatz gebracht. Opioide kommen bei Bedarf ergänzend und ...
Folsäure und Spina bifida
Auch in Zeiten der modernen Perinatalmedizin bleibt die Spina bifida eine folgenschwere Fehlbildung. Die konsequente perikonzeptionelle Folsäureprophylaxe ist eine Präventionsmassnahme ...