Dépistage du cancer de la prostate en Suisse
Auteurs:
Dr méd. Thomas Scherer1
PD Dr méd. Ashkan Mortezavi2
1Assistenzarzt, Klinik für Urologie, Universitätsspital Zürich
2Oberarzt, Klinik für Urologie, Universitätsspital Basel
Correspondance:
E-mail: scherer.tp@gmail.com
L’Union européenne a lancé «Europe’s Beating Cancer Plan», une initiative politique pour la mise en œuvre de programmes organisés de dépistage du cancer en Europe, dans le cadre de laquelle un programme de dépistage du cancer de la prostate basé sur la population pour les hommes de moins de 70ans doit être examiné. En Suisse, il n’existe pas de recommandations actuelles qui tiennent compte des données et des méthodes les plus récentes en matière de dépistage du cancer de la prostate. Les données des registres suisses du cancer montrent toutefois une forte augmentation de l’incidence du cancer de la prostate au cours des dernières années.
Keypoints
-
Le cancer de la prostate est le cancer le plus fréquent et la deuxième cause de décès par cancer chez les hommes en Suisse. Jusqu’à présent, il n’existe pas de stratégie de dépistage du cancer de la prostate à l’échelle nationale en raison des inquiétudes liées au surdiagnostic et au surtraitement.
-
L’Union européenne recommande d’étudier la mise en œuvre de programmes de dépistage organisé du cancer de la prostate basés sur la population dans ses États membres. Les membres de la Société Suisse d’Urologie votent en faveur d’une approche comparable en Suisse.
-
Selon les directives actuelles, pour le dépistage du cancer de la prostate, le test PSA devrait être combiné à une IRM ainsi qu’à des tests de biomarqueurs supplémentaires en option. Cela pourrait réduire le nombre de biopsies et diminuer le pourcentage de surdiagnostics. Afin d’éviter les surdiagnostics et les surtraitements, le dépistage devrait se concentrer sur la détection des cancers de la prostate cliniquement pertinents.
-
Les nouveaux biomarqueurs offrent des possibilités d’améliorer le dépistage du cancer de la prostate en simplifiant la sélection des hommes nécessitant un examen IRM et en réduisant le nombre d’examens non concluants.
Contexte
Le 12 janvier 2024, un symposium sur le dépistage du cancer de la prostate a eu lieu à Bâle dans le cadre de la conférence UroArt. Le moment n’a pas été choisi au hasard, mais dans le contexte d’une nette évolution de l’évaluation scientifique de la nécessité et des avantages des programmes de dépistage organisé. En raison des preuves croissantes concernant l’utilité du dépistage du cancer de la prostate, le débat sur sa mise en œuvre s’est considérablement intensifié en Europe ces dernières années. Cette tendance a probablement été renforcée par le succès de la prévention des maladies cardiovasculaires, qui a entraîné une augmentation relative du nombre de décès par cancer.1,2
L’Organisation mondiale de la Santé prévoit une nouvelle augmentation de près de 25% des décès liés au cancer au cours des dix prochaines années, ce qui en fera la première cause de mortalité.3 En réaction, l’Union européenne (UE) a lancé en 2022 l’initiative «Europe’s Beating Cancer Plan».4 Outre des mesures générales visant à renforcer les compétences en matière de santé et à minimiser les risques pour la santé (tabagisme, alcool, pollution de l’air), il est recommandé aux États membres de mettre en place des programmes ciblés basés sur la population pour le dépistage précoce du cancer. Pour le cancer de la prostate, l’UE recommande d’envisager la mise en œuvre d’un programme de dépistage du cancer de la prostate basé sur la population et suivi scientifiquement pour les hommes jusqu’à l’âge de 70ans. En septembre 2023, l’assemblée générale de la Société Suisse d’Urologie (SSU) s’est prononcée en faveur d’une recommandation similaire. Ces deux recommandations reposent notamment sur une réévaluation des études cliniques connues et sur de nouvelles données scientifiques.
Dépistage pour réduire la mortalité
En Suisse, il existe des programmes de dépistage organisé du cancer du sein et du cancer du côlon. En outre, des efforts sont faits pour établir un programme de dépistage précoce du cancer du poumon. Aucune initiative comparable n’a été envisagée jusqu’à présent pour le cancer le plus fréquent chez l’homme. La raison en est la préoccupation légitime de longue date concernant les surdiagnostics et les surtraitements dus au dépistage du cancer de la prostate. L’accent est mis sur la faible spécificité du taux de PSA et sur le traitement des carcinomes non pertinents sur le plan clinique, ce qui entraînerait un rapport coûts/bénéfices négatif.
Dans ce contexte, il convient de mentionner ici l’étude «négative» sur le dépistage du cancer de la prostate. L’étude PLCO menée aux États-Unis entre 1993 et 2001, dans laquelle étaient répartis aléatoirement 76685hommes âgés de 55 à 74ans dans un groupe de dépistage et un groupe témoin, n’a pas montré de différence dans le taux de survie spécifique au cancer de la prostate. Sur la base de ces résultats et des premiers résultats de l’étude européenne ERSPC, le Swiss Medical Board en Suisse, aujourd’hui dissous, ainsi que l’US Preventive Service Task Force (USPSTF) ont déconseillé le test PSA pour le dépistage.5–7 Les analyses ultérieures de l’étude PLCO, qui n’ont malheureusement été réalisées qu’après plusieurs années, ont toutefois montré que 85% des hommes du bras témoin avaient subi au moins un test PSA.8
De nombreux experts considèrent aujourd’hui que les résultats de cette étude ne sont plus pertinents pour évaluer l’utilité du dépistage du PSA. Néanmoins, l’interprétation initiale constitue encore aujourd’hui la base de la controverse concernant le dépistage du cancer de la prostate en Suisse et à l’étranger. Dans certains pays, il est malheureusement possible de suivre les conséquences potentielles des recommandations susmentionnées: aux États-Unis, l’incidence des cancers de la prostate localement avancés et métastatiques a augmenté dans les années qui ont suivi 2012, tant au niveau de la population que dans certains hôpitaux.9–12
En 2018, l’USPSTF a révisé sa recommandation antérieure contre le dépistage du PSA au vu de la maturation des preuves; elle a recommandé un dépistage du cancer de la prostate chez les hommes âgés de 55 à 69ans sur la base du souhait individuel et d’une prise de décision partagée en connaissance de cause («shared decision making»).13 En 2012 déjà, la SGU s’était prononcée en faveur d’un dépistage par dosage du PSA sur la base des données matures de l’étude ERSPC. Là encore, une information détaillée et une prise de décision commune sont préconisées.14,15 L’USPSTF est actuellement en train de réviser ses recommandations.16
L’évaluation des preuves a donc évolué avec la maturation des données d’études internationales. Dans l’étude ERPSC, 182000hommes âgés de 50 à 74ans ont été répartis aléatoirement dans un groupe de dépistage du PSA et dans un groupe témoin. On a constaté une réduction de 20% de la mortalité grâce au dépistage. Lors de l’analyse initiale en 2009, 1410invitations au dépistage étaient encore nécessaires pour éviter un décès lié au cancer de la prostate. Ce nombre n’a cessé de diminuer au cours des dix années suivantes. Après 16ans de suivi, il n’y avait plus que 570hommes invités à passer un test PSA et 18cas qui devaient être diagnostiqués pour éviter un tel décès. À titre de comparaison, les données de l’étude NordICC sur le dépistage du cancer colorectal: il fallait 455invitations pour éviter un cas de cancer colorectal.17 La mortalité par cancer colorectal n’a pas été réduite de manière significative par la coloscopie de dépistage, même si une tendance a été observée (risque relatif: 0,90; IC à 95%: 0,64–1,16). Dans un calcul analogue à celui de l’étude ERPSC, il faudrait donc 3333invitations pour éviter un décès par cancer colorectal. Alors qu’il existe un consensus sur l’utilité du dépistage du cancer colorectal, les mêmes critères n’ont pas été appliqués jusqu’à présent pour le cancer de la prostate, plus fréquent.
Dans toute l’Europe, y compris en Suisse, les programmes de dépistage organisé du cancer de la prostate sont rares et le dépistage se fait généralement de manière individuelle chez le médecin de famille ou l’urologue. Depuis 2014, la prévoyance dans ce cadre a été inscrite en Suisse comme l’une des 5principales «mesures médicales généralement inutiles» de Smarter Medicine. Dans une prise de position commune avec la Société Suisse de Médecine Interne Générale (SSMI), l’utilité du dépistage du PSA n’est pas claire. Toutefois, il ne déconseille pas le dépistage du PSA en général, uniquement lorsqu’il est effectué «sans discussion approfondie des risques et des avantages».18 Compte tenu de la dynamique des preuves scientifiques, de la complexité du sujet et du peu de temps disponible en soins primaires, une telle «prise de décision partagée» au quotidien est un défi pour la plupart et peut en outre entraîner une variabilité régionale dans le dépistage du PSA. Ce problème a été identifié en Suède il y a quelques années. Des informations standardisées et uniformes sur le dépistage du cancer de la prostate y sont envoyées aux hommes en fonction de leur année de naissance, par région, avec la possibilité de s’inscrire pour un test PSA.19
Incidence du carcinome de la prostate en Suisse
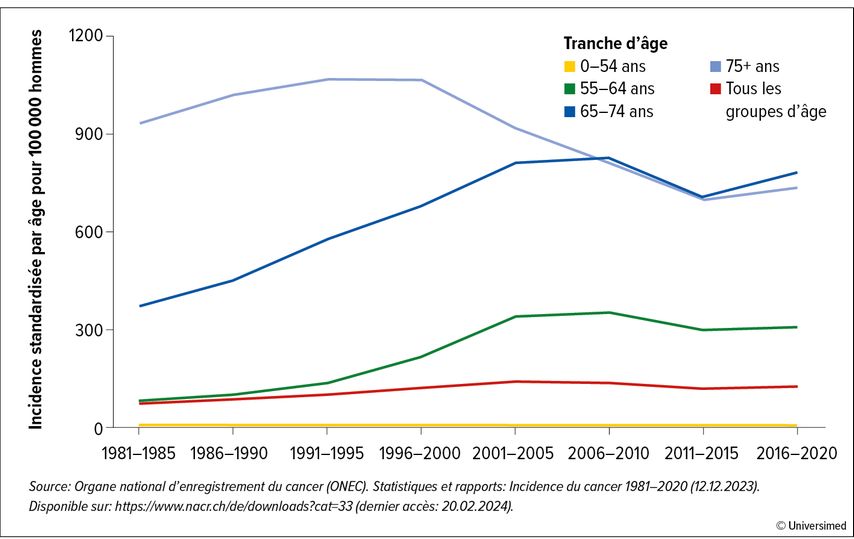
Au cours des dernières années, l’incidence du cancer de la prostate en Suisse a connu une évolution intéressante (Fig.1 ). Comme dans d’autres pays occidentaux, après un pic entre 2001 et 2010, l’incidence du cancer de la prostate a connu une baisse significative. Cela est très probablement dû aux recommandations de l’époque, qui déconseillaient le dépistage systématique du PSA.
Fig.1: Évolution de l’incidence du cancer de la prostate en Suisse par groupe d’âge de 1981 à 2020 (adapté et mis à disposition par le Dr Dominik Menges, PhD MPH)
Au cours de la période 2016–2020, l’incidence du cancer de la prostate a de nouveau augmenté de manière significative pour atteindre 125,3 pour 100000hommes, ce qui est particulièrement visible chez les hommes âgés de 55 à 74ans. On ne sait toutefois pas si cela s’est accompagné, comme aux États-Unis, d’une augmentation des cancers de la prostate localement avancés et métastasés, et cette question fait actuellement l’objet d’études. Dans l’ensemble, il est probable que ces évolutions soient dues à une augmentation du nombre de tests PSA effectués et à des changements dans les méthodes de diagnostic.
Progrès en matière de dépistage (précoce)
Ces dernières années, l’amélioration du diagnostic a permis de réduire considérablement les taux de faux négatifs des biopsies et la détection de cas non cliniquement pertinents. L’utilisation de l’imagerie par résonance magnétique (IRM) multiparamétrique de la prostate pour détecter les lésions prostatiques, combinée à des biopsies prostatiques ciblées, a permis de réduire la détection de tumeurs non pertinentes sur le plan clinique.20 Les hommes dont l’IRM est normale ne doivent plus subir de biopsie. Parallèlement, la biopsie de fusion guidée par imagerie a permis d’améliorer la détection de maladies cliniquement significatives qui étaient auparavant (p.ex. dans l’étude ERSPC) manquées à une fréquence pertinente avec la biopsie aléatoire transrectale.20 L’European Association of Urology (EAU) et l’European Society of Medical Oncology (ESMO) recommandent donc toutes deux la réalisation d’une IRM avant la biopsie chez les hommes dont le taux de PSA anormal a été confirmé.21,22 Même si une IRM biparamétrique sans contraste est réalisée (qui nécessite moins de temps et de ressources que l’IRM multiparamétrique), pour un programme de dépistage dans lequel seul le taux de PSA déclenche l’imagerie, les ressources nécessaires à cet effet et les coûts associés au niveau de la population ne sont pas négligeables. Une manière de les réduire et d’augmenter encore l’efficacité de l’algorithme de diagnostic est d’effectuer un test de triage intermédiaire pour l’IRM.
En Suisse, les tests de biomarqueurs Select MDx, Proclarix et Stockholm3 sont actuellement réalisables et accessibles commercialement. Les deux premiers tests ont été validés dans des cohortes d’hommes présentant un taux de PSA élevé avant une biopsie, donc pas dans un cadre de dépistage classique au sens d’un test de détection précoce. En revanche, le test de Stockholm3 a été comparé à un algorithme basé exclusivement sur le PSA dans deux grandes études basées sur la population en Suède. De manière remarquable, ces études ont révélé un nombre pertinent de cancers significatifs avec un PSA compris entre 1,5 et 3,0μg/l. D’après l’étude, selon la valeur limite choisie (11% ou 15%), le test de Stockholm3 permettrait d’augmenter de 20% la détection des carcinomes significatifs ou de réduire presque de moitié le nombre d’IRM.23,24
Mieux: un dépistage organisé
Les plus récentes recherches ont montré qu’une approche moderne du dépistage du cancer de la prostate, combinant le PSA, des tests de biomarqueurs supplémentaires et l’IRM, réduit le surdiagnostic des cancers de la prostate non mortels. Les hommes qui ont réellement besoin d’une biopsie de la prostate sont ainsi mieux identifiés. Compte tenu de l’ampleur considérable du dépistage opportuniste en cours en Suisse, les cantons devraient envisager une approche progressive afin d’évaluer la faisabilité et l’efficacité des programmes de dépistage organisé du cancer de la prostate.
Remerciements:
Nous remercions le Dr Dominik Menges pour sa revue critique du manuscrit et pour les données sur l’épidémiologie du cancer de la prostate en Suisse.
Littérature:
1 ReFaey K et al.: Cancer mortality rates increasing vs cardiovascular disease mortality decreasing in the world: future implications. Mayo Clin Proc Innov Qual Outcomes 2021; 5(3): 645-53 2 Cancer burden statistics and trends across Europe. ECIS 2024 3 Cancer Tomorrow [Internet]. [cited 2024 Feb 3]. Available from: https://gco.iarc.fr/tomorrow/en 4 European Comission: Proposal for a Council Recommendation on strengthening prevention through early detection: a new EU approach on cancer screening replacing Council Recommendation 2003/878/EC. Brussels; 2022 Sep. Available from: https://ec.europa.eu/health/system/files/2022-02/eu_cancer-plan_en_0.pdf 5 Andriole GL et al.: Mortality results from a randomized prostate-cancer screening trial. N Engl J Med 2009; 360(13): 1310-9 6Stellenwert des PSA-Wertes bei der Früherkennung des Prostatakarzinoms 2011. Available from: www.nejm.org/doi/full/10.1056/NEJMoa0810696 7 Moyer VA: Screening for prostate cancer: U.S. preventive services task force recommendation statement. Ann Intern Med 2012; 157(2): 120-34 8 Pinsky PF et al.: Assessing contamination and compliance in the prostate component of the prostate, lung, colorectal, and ovarian (PLCO) cancer screening trial. Clin Trials 2010; 7(4): 303-11 9 Jemal A et al.: Prostate cancer incidence 5 years after US preventive services task force recommendations against screening. J Natl Cancer Inst 2021; 113(1): 64-71 10Borregales LD et al.: Grade migration of prostate cancer in the United States during the last decade. J Natl Cancer Inst 2022; 114(7): 1012-9 11 Desai MM et al.: Trends in incidence of metastatic prostate cancer in the US. JAMA Netw Open 2022; 5(3): e222246 12 Moschovas MC et al.: Impacts on functional and oncological outcomes of robotic-assisted radical prostatectomy 10 years after the US preventive service taskforce recommendations against PSA screening. Int Braz J Urol 2024; 50(1): 65-79 13 Grossman DC et al.: Screening for prostate cancer US preventive services task force recommendation statement. JAMA 2018; 319(18): 1901-13 14 Schröder FH et al.: Screening and prostate cancer mortality: results of the European Randomised study of Screening for Prostate Cancer (ERSPC) at 13 years of follow-up. Lancet 2014; 384(9959): 2027-35 15 Gasser T et al.: PSA-Bestimmung-Empfehlungen der Schweizerischen Gesellschaft für Urologie (SGU) 2012; 12(6): 126-8 16 Recommendation: Prostate Cancer: Screening. United States Preventive Services Taskforce [Internet]. [cited 2024 Mar 1]. Available from: https://www.uspreventiveservicestaskforce.org/uspstf/draft-update-summary/prostate-cancer-screening-adults 17 Bretthauer M et al.: Effect of colonoscopy screening on risks of colorectal cancer and related death. N Engl J Med 2022; 387(17): 1547-56. 18 «Smarter Medicine»: 5 Interventionen, die in der ambulanten allgemeinen Inneren Medizin vermieden werden sollten. Schweiz Ärzteztg 2014; 95(20): https://doi.org/10.4414/saez.2014.02646 19 Organised prostate cancer testing - RCC [Internet]. [cited 2024 Mar 1]. Available from: https://cancercentrum.se/samverkan/vara-uppdrag/prevention-och-tidig-upptackt/prostatacancertestning/organised-prostate-cancer-testing/ 20 Eklund M et al.: MRI-targeted or standard biopsy in prostate cancer screening. N Engl J Med 2021; 385(10): 908-20 21 Mottet N et al.: EAU - EANM - ESTRO - ESUR - ISUP - SIOG Guidelines on Prostate Cancer. 2023 [cited 2023 Jul 7]; Available from: http://uroweb.org/guidelines/compilations-of-all-guidelines/ 22 Parker C et al.: Prostate cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up† Ann Oncol 2020; 31: 1119-34 23 Grönberg H et al.: Prostate cancer screening in men aged 50-69 years (STHLM3): a prospective population-based diagnostic study. Lancet Oncol 2015; 16(16): 1667-76 24 Nordström T et al.: Prostate cancer screening using a combination of risk-prediction, MRI, and targeted prostate biopsies (STHLM3-MRI): a prospective, population-based, randomised, open-label, non-inferiority trial. Lancet Oncol 2021; 22(9): 1240-9
Das könnte Sie auch interessieren:
Sarcomes: des résultats prometteurs
Les sarcomes représentent une entité tumorale extraordinairement hétérogène et sont classés en plus de 100 sous-types selon l’OMS.1 Cela se reflète également dans les travaux de ...
AML au congrès de l’EHA: une grande déception et pourtant beaucoup d’espoir
La leucémie aiguë myéloïde a fait l’objet de nombreuses contributions lors du congrès 2024 de l’EHA. De nouvelles connaissances ont notamment été présentées sur la stratification du ...
Options sans chimiothérapie dans différents sous-groupes
Dans la prise en charge du cancer du sein avancé HR positif/HER2 négatif, on dispose désormais d’un paysage thérapeutique varié. Les approches ciblées, en plus de l’endocrinothérapie, ...